Hjerterytmeforstyrrelser (medicinsk term: arytmi) er tilstande, hvor hjertet slår uregelmæssigt, for hurtigt eller for langsomt. Disse tilstande kan variere fra harmløs hjertebanken til livstruende nødsituationer. Medicin spiller en central rolle i at kontrollere arytmier, genoprette normal hjerterytme og forebygge farlige komplikationer. Valget af den rigtige medicin afhænger af typen af arytmi, patientens generelle helbred og underliggende sygdomme.

Oversigt over hjerterytmeforstyrrelser
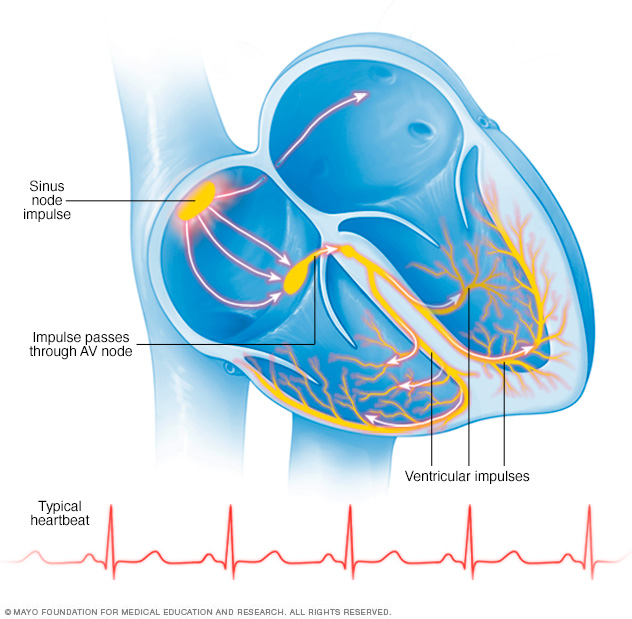
Arytmier er forstyrrelser i hjertets elektriske ledningssystem. Disse lidelser forstyrrer den normale sekvens af atriale og ventrikulære sammentrækninger.
Typer af arytmier omfatter:
- Atrieflimren: Den mest almindelige vedvarende arytmi, der er kendetegnet ved kaotisk atrieaktivitet.
- Atrieflagren: hurtig, men organiseret atrierytme.
- Supraventrikulære takykardier: hurtige rytmer med oprindelse over ventriklerne.
- Ventrikulær takykardi og ventrikelflimmer: farlige rytmer, der kan føre til pludseligt hjertestop.
- Bradyarrytmier: langsomme hjerterytmer, ofte på grund af sygdom i det elektriske ledningssystem.
Almindelige årsager og risikofaktorer er: koronararteriesygdom, forhøjet blodtryk, strukturel hjertesygdom, ubalance i skjoldbruskkirtlen, elektrolytforstyrrelser, stimulerende stoffer og aldring.

Behandlingsmålene er:
- At genoprette eller opretholde en normal hjerterytme.
- Kontrol af ventrikelfrekvensen.
- Forebyggelse af komplikationer som slagtilfælde, hjertesvigt eller pludselig død.
Klassificering af medicin mod hjerterytmeforstyrrelser
Vaughan Williams-klassifikationen er fortsat standardmetoden til at kategorisere medicin mod hjerterytmeforstyrrelser.
- Klasse I: Natriumkanalblokerende lægemidler. Underklasse IA (quinidin, procainamid), IB (lidocain, mexiletin) og IC (flecainid, propafenon).
- Klasse II: Betablokkere (metoprolol, propranolol, bisoprolol).
- Klasse III: Kaliumkanalblokkere (amiodaron, sotalol, dronedaron).
- Klasse IV: Calciumkanalblokkere (verapamil, diltiazem).
Andre vigtige lægemidler passer ikke ind i disse kategorier, men er stadig vigtige, herunder adenosin, digoxin og antikoagulerende lægemidler til behandling af atrieflimren.
Bedste medicin til behandling af hjerterytmeforstyrrelser
1. Natriumkanalblokerende medicin (klasse I)
Disse lægemidler blokerer natriumtilstrømningen under hjertets depolarisering og bremser den elektriske ledning.
- Eksempler: quinidin, procainamid, flecainid.
- Disse lægemidler bruges til at behandle supraventrikulære arytmier, nogle ventrikulære takykardier.
- Fordele: Disse lægemidler er effektive til at genoprette sinusrytmen.
- Begrænsninger: Proarytmisk risiko, især ved strukturel hjertesygdom; bivirkninger omfatter svimmelhed, gastrointestinale forstyrrelser og i nogle tilfælde forværring af arytmier.

2. Betablokkere (klasse II)
Disse lægemidler blokerer sympatisk stimulering, sænker hjertefrekvensen og reducerer arytmiudløsende faktorer.
- Eksempler: metoprolol, propranolol, bisoprolol.
- Disse lægemidler bruges til at behandle atrieflimren (pulskontrol), supraventrikulære takykardier, ventrikulære arytmier udløst af stress eller motion.
- Vurdering: Disse lægemidler anbefales i vid udstrækning som førstevalgspræparater. De kontrollerer ikke kun hjerterytmen, men reducerer også dødeligheden hos patienter med koronararteriesygdom og hjertesvigt.
- Bivirkninger: træthed, bradykardi, lavt blodtryk, bronkospasme (især med ikke-selektive lægemidler).

3. Kaliumkanalblokerende medicin (klasse III)
Disse lægemidler nedsætter repolariseringsfasen – den fase, hvor hjertet forbereder sig på sit næste slag. Denne effekt får det elektriske signal (aktionspotentialet) i hjertet til at vare længere. Denne effekt forlænger også den refraktære periode, som er den tid, hvor hjertecellerne ikke kan genaktiveres. Det er med til at forhindre unormale eller for tidlige hjerteslag.
- Eksempler: amiodaron, sotalol, dronedaron.
- Disse lægemidler bruges til at behandle atrieflimren, ventrikulær takykardi og forebygge tilbagevendende arytmier.
- Fordele: Disse lægemidler er meget effektive mod alvorlige arytmier. Amiodaron er særligt stærkt og alsidigt.
- Risici: Amiodaron kan forårsage skjoldbruskkirtel-, lunge-, lever- og øjentoksicitet ved langvarig brug. Sotalol medfører en risiko for torsades de pointes (en farlig ventrikulær takykardi).

4. Calciumkanalblokerende medicin (klasse IV)
Disse lægemidler bremser den elektriske ledning gennem den atrioventrikulære knude.
- Eksempler: verapamil, diltiazem.
- Disse lægemidler bruges til behandling af supraventrikulære takykardier, behandling af atrieflimren til kontrol af ventrikelfrekvensen.
- Begrænsninger: Disse lægemidler er ikke egnede til patienter med svær hjertesvigt eller avanceret elektrisk ledningsblok.
- Bivirkninger: forstoppelse, hævede ankler, lavt blodtryk, langsom hjerterytme.

5. Anden vigtig medicin
– Adenosin: Denne medicin virker på den atrioventrikulære knude og afslutter supraventrikulære takykardier inden for nogle sekunder, når den gives intravenøst. Medicinen er ikke beregnet til langtidsbrug, men er livreddende i akutte situationer.
– Digoxin: Denne medicin øger den vagale tone for at bremse den atrioventrikulære elektriske ledning. Digoxin bruges hovedsageligt til behandling af atrieflimren med hjertesvigt. Dets effektivitet er svagere sammenlignet med betablokkere eller calciumkanalblokkere. Toksicitet (kvalme, synsforstyrrelser, farlige arytmier) er en bekymring, især hos ældre.
– Antikoagulerende medicin: Disse lægemidler er ikke antiarytmika, men er vigtige i behandlingen af atrieflimren for at forhindre blodpropper og slagtilfælde. Mulighederne omfatter warfarin og direkte orale antikoagulantia (dabigatran, rivaroxaban, apixaban, edoxaban).

Sammenligning og vurdering af effektivitet
- Betablokkere: Disse lægemidler er bedst til at kontrollere hjerterytmen og har en dokumenteret overlevelsesgevinst.
- Amiodaron: Dette lægemiddel er mest effektivt til at opretholde sinusrytmen, men langtidsbivirkninger begrænser brugen.
- Flecainid og propafenon: Disse lægemidler er meget effektive hos patienter uden strukturel hjertesygdom.
- Sotalol: Dette lægemiddel er effektivt, men skal bruges med forsigtighed på grund af risikoen for torsades de pointes.
- Verapamil og diltiazem: Disse lægemidler er effektive til behandling af supraventrikulære takykardier og til at kontrollere hjertefrekvensen ved atrieflimren, men er ikke egnede til svær hjertesvigt.
I kliniske retningslinjer betragtes betablokkere og amiodaron som hjørnesten i medicineringen. Valg af medicin skal afbalancere effekt med sikkerhed for hver enkelt person.
Praktisk vejledning til patienter
– Tag din medicin præcis som foreskrevet. Stop ikke pludseligt med at tage din medicin uden lægens råd.
– Lær at genkende bivirkninger: svimmelhed, åndenød, træthed, synsforandringer eller hævelser. Rapporter straks bivirkningerne.
– Regelmæssig overvågning er afgørende. Nogle lægemidler kræver blodprøver (f.eks. test af skjoldbruskkirtelfunktion og leverfunktion, når du tager amiodaron-medicin).
– Undgå stimulanser som for meget koffein, alkohol eller ulovlige stoffer, da de kan udløse arytmier.
– Oprethold en hjertesund livsstil: kontroller blodtrykket, håndter diabetes, dyrk moderat motion og undgå rygning.
– Søg akut lægehjælp, hvis du oplever besvimelse, alvorlige brystsmerter eller meget hurtige eller meget langsomme hjerteslag.
Medicinens rolle i forhold til andre behandlingsmetoder
Medicin er stadig førstevalget i mange tilfælde af arytmi, men det er ikke altid tilstrækkeligt.
- Kateterablation kan kurere mange typer supraventrikulære takykardier og atrieflimren, når medicin ikke virker.
- Pacemakere bruges til behandling af bradyarytmier.
- Implanterbare cardioverter-defibrillatorer forhindrer pludselig død i tilfælde af ventrikulær arytmi med høj risiko.
Læger kombinerer ofte medicin med disse metoder for at opnå langsigtet sikkerhed og effektivitet.
Nye behandlingsformer
Forskningen fokuserer på at udvikle mere sikker medicin mod hjerterytmeforstyrrelser med færre toksiske virkninger. Genetiske undersøgelser hjælper med at forudsige, hvilke patienter der reagerer bedst på bestemte lægemidler. Nye lægemidler, der retter sig mod specifikke ionkanaler eller signalveje, er ved at blive undersøgt. Desuden forbedrer bærbare enheder og kunstig intelligens registreringen af arytmier og vejleder om medicinjusteringer.


















Discussion about this post