Oversigt
Tyndtarmsprolaps, også kaldet enterocele, opstår, når tyndtarmen falder ned i den nedre bækkenhule og skubber i den øverste del af skeden, hvilket skaber en bule. Ordet “prolaps” betyder at glide eller falde malplaceret.
Fødsel, aldring og andre processer, der lægger pres på din bækkenbund, kan svække de muskler og ledbånd, der understøtter bækkenorganerne, hvilket gør, at der er større sandsynlighed for, at tyndtarmen prolapser.
For at håndtere tyndtarmsprolaps er selvplejeforanstaltninger og andre ikke-kirurgiske muligheder ofte effektive. I alvorlige tilfælde kan du få brug for kirurgisk reparation.
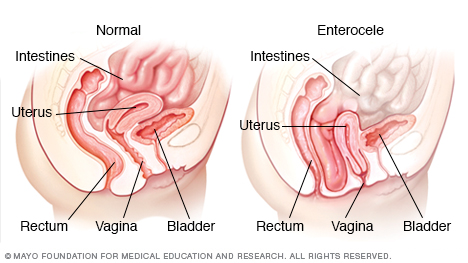
Symptomer
Mild tyndtarmsprolaps kan ikke give tegn eller symptomer. Men hvis du har betydelig prolaps, kan du opleve:
- En trækkende fornemmelse i dit bækken, der letter, når du ligger ned
- En følelse af bækkenfylde, tryk eller smerte
- Lændesmerter, der letter, når du ligger ned
- En blød bule af væv i din vagina
- Vaginalt ubehag og smertefuldt samleje (dyspareuni)
Mange kvinder med tyndtarmsprolaps oplever også prolaps af andre bækkenorganer, såsom blære, livmoder eller endetarm.
Hvornår skal du til læge?
Du skal se en læge, hvis du udvikler tegn eller symptomer på prolaps, der generer dig.
Hvad forårsager tyndtarmsprolaps?
Øget tryk på bækkenbunden er hovedårsagen til enhver form for bækkenorganprolaps. Tilstande og aktiviteter, der kan forårsage eller bidrage til tyndtarmsprolaps eller andre former for prolaps omfatter:
- Graviditet og fødsel
- Kronisk forstoppelse eller belastning med afføring
- Kronisk hoste eller bronkitis
- Gentagne tunge løft
- At være overvægtig eller fede
Graviditet og fødsel
Graviditet og fødsel er de mest almindelige årsager til bækkenorganprolaps. De muskler, ledbånd og fascia, der holder og understøtter din skede, strækker sig og svækkes under graviditet, veer og fødslen.
Ikke alle, der har fået en baby, udvikler bækkenorganprolaps. Nogle kvinder har meget stærke støttende muskler, ledbånd og fascier i bækkenet og har aldrig problemer. Det er også muligt for en kvinde, der aldrig har fået en baby, at udvikle bækkenorganprolaps.
Risikofaktorer
Faktorer, der øger din risiko for at udvikle tyndtarmsprolaps omfatter:
- Graviditet og fødsel. Vaginal fødsel af et eller flere børn bidrager til at svække dine bækkenbundsstøttestrukturer, hvilket øger din risiko for prolaps. Jo flere graviditeter du har, jo større er risikoen for at udvikle enhver form for bækkenorganprolaps. Kvinder, der kun får kejsersnit, er mindre tilbøjelige til at udvikle prolaps.
- Alder. Tyndtarmsprolaps og andre former for bækkenorganprolaps forekommer oftere med stigende alder. Når du bliver ældre, har du en tendens til at miste muskelmasse og muskelstyrke – i dine bækkenmuskler såvel som andre muskler.
- Bækkenkirurgi. Fjernelse af din livmoder (hysterektomi) eller kirurgiske procedurer til behandling af inkontinens kan øge din risiko for at udvikle tyndtarmsprolaps.
- Øget abdominalt tryk. Overvægt øger trykket inde i maven, hvilket øger din risiko for at udvikle tyndtarmsprolaps. Andre faktorer, der øger trykket, omfatter vedvarende (kronisk) hoste og anstrengelser under afføring.
- Rygetobak. Rygetobak er forbundet med at udvikle prolaps, fordi rygere ofte hoster, hvilket øger abdominaltrykket.
- Bindevævsforstyrrelser. Du kan være genetisk tilbøjelig til prolaps på grund af svagere bindevæv i dit bækkenområde, hvilket gør dig naturligt mere modtagelig for tyndtarmsprolaps og andre typer af bækkenorganprolaps.
Forebyggelse af tyndtarmsprolaps
Du kan muligvis reducere dine chancer for tyndtarmsprolaps med disse strategier:
- Oprethold en sund vægt. Hvis du er overvægtig, kan et vægttab mindske trykket inde i maven.
- Forebyg forstoppelse. Spis fiberrig mad, drik rigeligt med væske og motioner regelmæssigt for at forhindre, at du skal anstrenge dig under afføring.
- Behandl en kronisk hoste. Konstant hoste øger abdominaltrykket. Se din læge for at spørge om behandling, hvis du har en vedvarende (kronisk) hoste.
- Hold op med at ryge tobak. Rygetobak bidrager til kronisk hoste.
- Undgå tunge løft. Løft af tunge genstande øger abdominaltrykket.
Diagnose af tyndtarmsprolaps
For at bekræfte en diagnose af tyndtarmsprolaps udfører din læge en bækkenundersøgelse. Under undersøgelsen kan din læge bede dig om at tage en dyb indånding og holde den, mens du holder ned, som om du har afføring (Valsalva-manøvre), hvilket sandsynligvis vil få den prolapsede tyndtarm til at bule nedad. Hvis din læge ikke kan bekræfte, at du har et prolaps, mens du ligger på undersøgelsesbordet, kan lægen gentage undersøgelsen, mens du står.
Forberedelse til en aftale med en læge
Du kan se din primære læge eller se en læge, der er specialiseret i tilstande, der påvirker den kvindelige forplantningskanal (gynækolog) eller forplantningskanalen og urinvejene (urogynækolog, urolog).
Hvad du kan gøre for at forberede dig
Her er nogle oplysninger, der hjælper dig med at forberede dig til din aftale med lægen.
- Lav en liste over eventuelle symptomer, du har haft, og hvor længe.
- Liste over dine vigtigste medicinske oplysninger, herunder andre medicinske tilstande, som du bliver behandlet for, og enhver medicin, vitaminer eller kosttilskud, du tager.
- Tag et familiemedlem eller en ven med dig for at hjælpe dig med at huske alle de oplysninger, du modtager.
- Skriv spørgsmål ned for at spørge din læge.
For tyndtarmsprolaps inkluderer grundlæggende spørgsmål at stille din læge:
- Er tyndtarmsprolaps årsag til mine symptomer?
- Hvilken behandlingsmetode anbefaler du?
- Hvad sker der, hvis jeg vælger ikke at behandle tyndtarmsprolaps?
- Vil dette problem opstå igen på noget tidspunkt i fremtiden?
- Skal jeg følge nogen begrænsninger for at forhindre progression?
- Er der nogen egenomsorgstrin, jeg kan tage?
- Skal jeg se en specialist?
Tøv ikke med at stille andre spørgsmål under din aftale, hvis du har.
Hvad din læge kan spørge
Din læge kan stille dig disse spørgsmål:
- Hvilke symptomer har du?
- Hvornår bemærkede du disse symptomer første gang?
- Er dine symptomer blevet værre med tiden?
- Har du bækkensmerter? Hvis ja, hvor alvorlig er smerten?
- Er der noget, der udløser dine symptomer, såsom hoste eller tunge løft?
- Har du urinlækage (urininkontinens)?
- Har du haft en vedvarende (kronisk) hoste eller svær hoste?
- Løfter du ofte tunge genstande under arbejde eller daglige aktiviteter?
- Anstrenger du dig under afføring?
- Har du andre medicinske tilstande?
- Hvilken medicin, vitaminer eller kosttilskud tager du?
- Har du været gravid og haft vaginale fødsler?
- Ønsker du at få børn i fremtiden?
Behandling af tyndtarmsprolaps
Tyndtarmsprolaps behøver ikke behandling, hvis symptomerne ikke generer dig. Kirurgi kan være effektiv, hvis du har fremskreden prolaps med generende symptomer. Ikke-kirurgiske tilgange er tilgængelige, hvis du ønsker at undgå operation, hvis operation ville være for risikabel, eller hvis du ønsker at blive gravid i fremtiden.
Behandlingsmuligheder for tyndtarmsprolaps omfatter:
- Observation. Hvis dit prolaps forårsager få eller ingen tydelige symptomer, behøver du ikke behandling. Simple egenomsorgsforanstaltninger, såsom at udføre øvelser kaldet Kegel-øvelser for at styrke dine bækkenmuskler, kan give symptomlindring. At undgå tunge løft og forstoppelse kan reducere sandsynligheden for at forværre din prolaps.
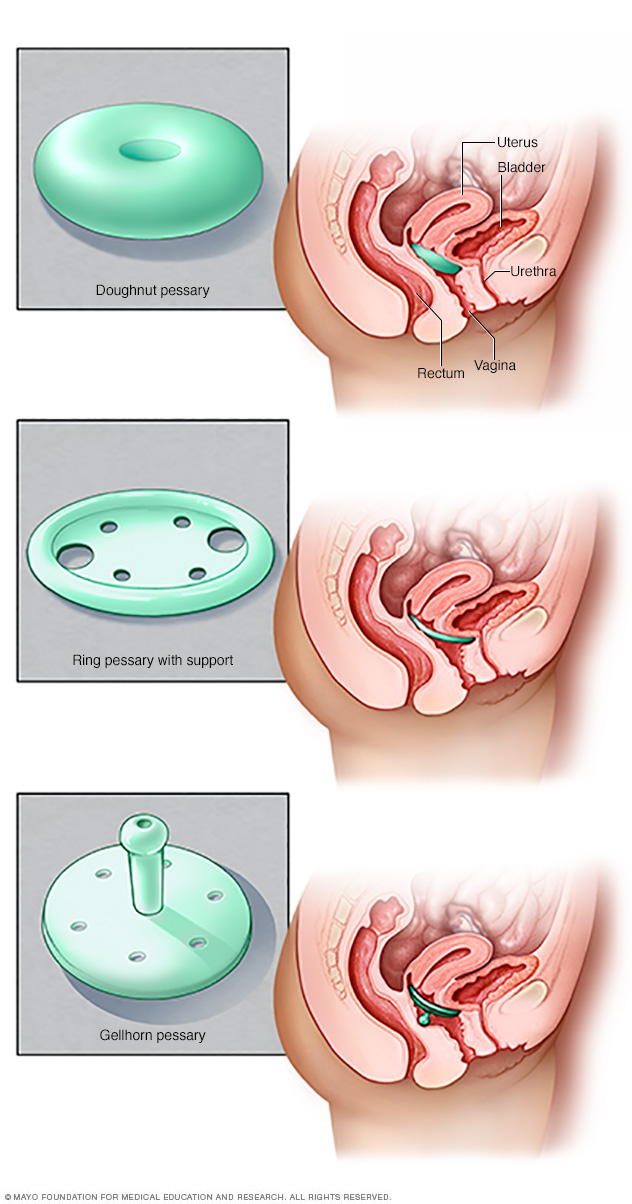
- Pessar. En silikone-, plast- eller gummianordning indsat i din vagina understøtter det svulmende væv. Pessarer kommer i en række forskellige stilarter og størrelser. At finde den rigtige involverer nogle forsøg og fejl. Din læge måler og tilpasser dig til enheden, og du lærer, hvordan du indsætter, fjerner og rengør den.
- Kirurgi. En kirurg kan udføre kirurgi for at reparere prolapsen gennem skeden eller maven, med eller uden robothjælp. Under proceduren flytter din kirurg den prolapsede tyndtarm tilbage på plads og strammer bindevævet i din bækkenbund. Nogle gange kan små portioner syntetisk mesh bruges til at hjælpe med at støtte svækket væv. En tyndtarmsprolaps kommer normalt ikke igen. Yderligere skader på bækkenbunden kan dog ske ved øget bækkentryk, for eksempel ved forstoppelse, hoste, overvægt eller tunge løft.
Pleje derhjemme
Afhængigt af sværhedsgraden af din tilstand kan disse egenomsorgsforanstaltninger lindre dine symptomer:
- Udfør Kegel-øvelser for at styrke bækkenmusklerne og støtte svækket vaginalt væv.
- Undgå forstoppelse ved at drikke rigeligt med væske og spise fiberrige fødevarer, såsom fuldkorn og frisk frugt og grøntsager.
- Undgå tunge løft.
- Prøv at kontrollere hosten.
- Tab dig, hvis du er overvægtig eller fed.
- Undgå at bære ned for at få afføring. Stol på din naturlige kolorektale funktion til afføring.
- Hold op med at ryge tobak.
Kegel øvelser
Kegel-øvelser styrker dine bækkenbundsmuskler, som understøtter livmoderen, blæren og tarmen. En stærk bækkenbund giver bedre støtte til dine bækkenorganer, forhindrer prolaps i at forværres og lindrer symptomer forbundet med bækkenorganprolaps.
Følg disse trin for at udføre Kegel-øvelser:
- Spænd (træk sammen) dine bækkenbundsmuskler – de muskler du bruger til at stoppe med at urinere.
- Hold sammentrækningen i fem sekunder, og slap derefter af i fem sekunder. (Hvis dette er for svært, start med at holde i to sekunder og slappe af i tre sekunder.)
- Arbejd op til at holde sammentrækningen i 10 sekunder ad gangen.
- Sigt efter mindst tre sæt af 10 gentagelser hver dag.
Spørg din læge, om du bruger de rigtige muskler. Kegel-øvelser kan være mest vellykkede, når de undervises af en fysioterapeut og forstærkes med biofeedback. Biofeedback involverer brug af overvågningsenheder, der hjælper med at sikre, at du strammer de rigtige muskler med optimal intensitet og tidslængde.
Når du har lært den rigtige metode, kan du lave Kegel-øvelser diskret stort set når som helst, uanset om du sidder ved dit skrivebord eller slapper af på sofaen.





















Discussion about this post