Oversigt
Autoimmun hepatitis er leverbetændelse, der opstår, når kroppens immunsystem angriber leverceller. Den nøjagtige årsag til autoimmun hepatitis er uklar, men genetiske og miljømæssige faktorer ser ud til at interagere over tid for at udløse denne sygdom.
Ubehandlet autoimmun hepatitis kan føre til ardannelse i leveren (cirrose) og i sidste ende til leversvigt. Når den diagnosticeres og behandles tidligt, kan autoimmun hepatitis dog ofte kontrolleres med lægemidler, der undertrykker immunsystemet.
En levertransplantation kan være en mulighed, når autoimmun hepatitis ikke reagerer på lægemiddelbehandlinger eller i tilfælde af fremskreden leversygdom.
Symptomer på autoimmun hepatitis
Tegn og symptomer på autoimmun hepatitis varierer fra person til person og kan opstå pludseligt. Nogle mennesker har få problemer i de tidlige stadier af denne sygdom, mens andre oplever tegn og symptomer, der kan omfatte:
- Træthed
- Ubehag i maven
- Gulfarvning af huden og det hvide i øjnene
- En forstørret lever
- Unormale blodkar på huden (spider angiomer)
- Hududslæt
- Ledsmerter
- Tab af menstruation
Hvornår skal du til læge?
Hvis du har nogen tegn eller symptomer, der bekymrer dig, skal du gå til lægen.
Årsager til autoimmun hepatitis
Autoimmun hepatitis opstår, når kroppens immunsystem, som normalt angriber vira, bakterier og andre patogener, retter sig mod leveren. Dette angreb på leveren kan føre til kronisk betændelse og alvorlig skade på leverceller. Årsagen til, at kroppen angriber sig selv, er uklar, men forskere mener, at autoimmun hepatitis kan være forårsaget af samspillet mellem gener, der kontrollerer immunsystemets funktion og eksponering for bestemte vira eller lægemidler.
Typer af autoimmun hepatitis
Læger har identificeret to hovedformer for autoimmun hepatitis.
- Type 1 autoimmun hepatitis. Dette er den mest almindelige type af sygdommen. Denne type kan forekomme i alle aldre. Omkring halvdelen af mennesker med type 1 autoimmun hepatitis har andre autoimmune lidelser, såsom cøliaki, leddegigt eller colitis ulcerosa.
- Type 2 autoimmun hepatitis. Selvom voksne kan udvikle type 2 autoimmun hepatitis, er det mest almindeligt hos børn og unge. Andre autoimmune sygdomme kan ledsage denne type autoimmun hepatitis.
Risikofaktorer
Faktorer, der kan øge risikoen for at udvikle autoimmun hepatitis omfatter:
- At være kvinde. Selvom både mænd og kvinder kan udvikle autoimmun hepatitis, er denne sygdom mere almindelig hos kvinder.
- En historie med visse infektioner. Autoimmun hepatitis kan udvikle sig, efter du er blevet inficeret med mæslinger, herpes simplex eller Epstein-Barr-virus. Denne sygdom er også forbundet med hepatitis A, B eller C infektion.
- Arvelighed. Beviser tyder på, at en disposition for autoimmun hepatitis kan forekomme i familier.
- At have en autoimmun sygdom. Mennesker, der allerede har en autoimmun sygdom, såsom cøliaki, leddegigt eller hyperthyroidisme (Graves’ sygdom eller Hashimotos thyroiditis), er mere tilbøjelige til at udvikle autoimmun hepatitis.
Komplikationer af autoimmun hepatitis
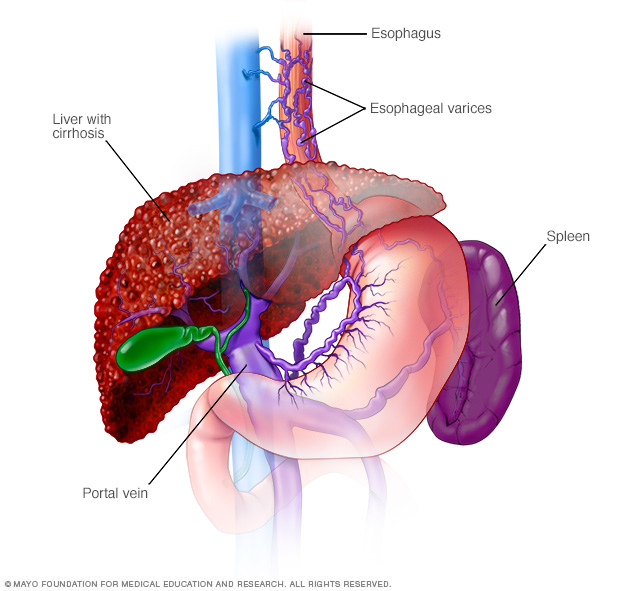
Autoimmun hepatitis, der ikke behandles, kan forårsage permanent ardannelse i levervævet (cirrhose). Komplikationer af skrumpelever omfatter:
- Forstørrede vener i spiserøret (esophageal varices). Når cirkulationen gennem portvenen er blokeret, kan blodet bakke op i andre blodkar – hovedsageligt blodkar i mave og spiserør. Blodkarrene er tyndvæggede, og fordi de er fyldt med mere blod, end de er beregnet til at bære, vil de sandsynligvis bløde. Massiv blødning i spiserøret eller maven fra disse blodkar er en livstruende nødsituation, der kræver øjeblikkelig lægehjælp.
- Væske i maven (ascites). Leversygdom kan forårsage, at store mængder væske ophobes i din mave. Ascites kan være ubehageligt og kan forstyrre vejrtrækningen og er normalt et tegn på fremskreden skrumpelever.
- Leversvigt. Denne tilstand opstår, når omfattende skade på leverceller gør det umuligt for leveren at fungere tilstrækkeligt. På dette tidspunkt er en levertransplantation nødvendig.
- Leverkræft. Mennesker med skrumpelever har en øget risiko for leverkræft.
Diagnose af autoimmun hepatitis
Tests og procedurer, der bruges til at diagnosticere autoimmun hepatitis inkluderer:
- Blodprøver. Test af en prøve af dit blod for antistoffer kan skelne autoimmun hepatitis fra viral hepatitis og andre tilstande med lignende symptomer. Antistoftest hjælper også med at finde ud af, hvilken type autoimmun hepatitis du har.
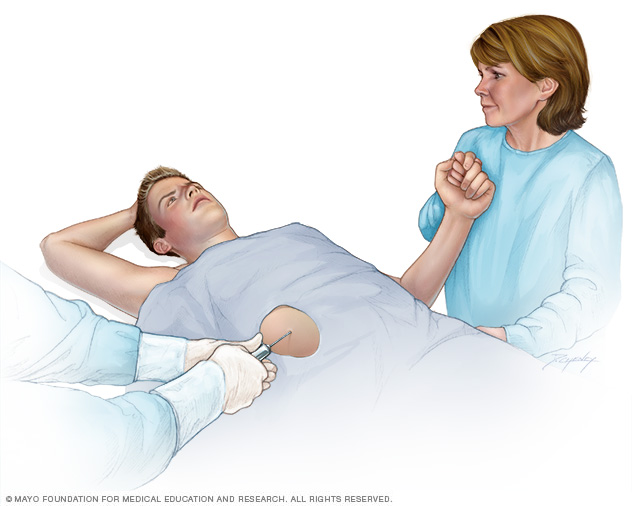
- Leverbiopsi. Læger udfører en leverbiopsi for at bekræfte diagnosen og for at bestemme graden og typen af leverskade. Under denne procedure opsamles en lille mængde levervæv ved hjælp af en tynd nål, der føres ind i din lever gennem et lille snit i din hud. Prøven sendes derefter til et laboratorium til analyse.
Behandling af autoimmun hepatitis
Uanset hvilken type autoimmun hepatitis du har, er målet med behandlingen at bremse eller stoppe immunsystemets angreb på din lever. Behandlingen hjælper med at bremse udviklingen af sygdommen. For at nå dette mål har du brug for medicin, der sænker immunsystemets aktivitet. Den indledende behandling er normalt prednison. En anden medicin, azathioprin (Azasan, Imuran), kan anbefales ud over prednison.
Prednison, især når det tages på lang sigt, kan forårsage en lang række alvorlige bivirkninger, herunder diabetes, udtynding af knogler (osteoporose), brækkede knogler (osteonekrose), forhøjet blodtryk, grå stær, glaukom og vægtøgning.
Læger ordinerer typisk prednison i en høj dosis i omkring den første måned af behandlingen. Derefter, for at reducere risikoen for bivirkninger, reducerer de gradvist dosis i løbet af de næste flere måneder, indtil de når den lavest mulige dosis, der kontrollerer sygdommen. Tilføjelse af azathioprin hjælper dig også med at undgå prednison bivirkninger.
Selvom du kan opleve remission et par år efter behandlingsstart, vender sygdommen ofte tilbage, hvis lægemidlet seponeres. Afhængigt af din situation kan du have behov for livslang behandling.
Levertransplantation
Når medicin ikke standser udviklingen af sygdommen, eller du udvikler irreversible ardannelser (cirrose) eller leversvigt, er den resterende mulighed en levertransplantation.
Under en levertransplantation fjernes din syge lever og erstattes med en sund lever fra en donor. Levertransplantationer bruger oftest lever fra afdøde organdonorer. I nogle tilfælde kan en levende donor levertransplantation anvendes. Under en levende donor levertransplantation modtager du kun en del af en sund lever fra en levende donor. Begge lever begynder næsten med det samme at regenerere nye celler.
















Discussion about this post