Oversigt
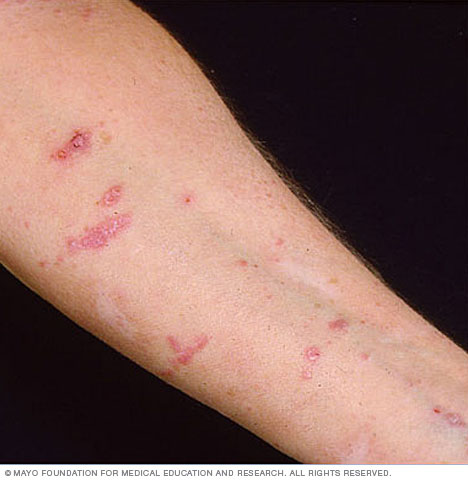
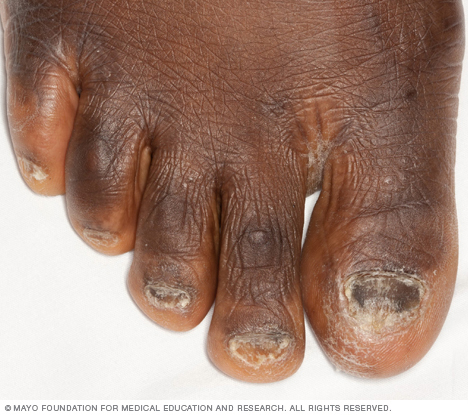
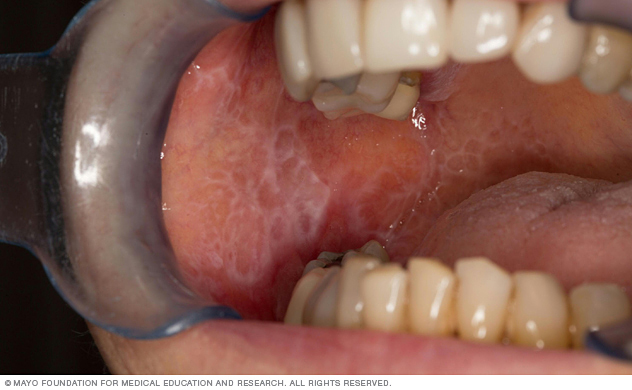
Lichen planus er en sygdom, der forårsager hævelse og irritation i hud, hår, negle og slimhinder. På huden vises lichen planus normalt som lilla, kløende, flade bump, der udvikler sig over flere uger. I munden, vagina og andre områder, der er dækket af en slimhinde, danner lichen planus lacy hvide pletter, nogle gange med smertefulde sår.
De fleste mennesker kan håndtere milde tilfælde af lichen planus derhjemme uden lægehjælp. Hvis denne sygdom forårsager smerte eller markant kløe, kan du få brug for receptpligtig medicin. Lichen planus er ikke smitsom.
Symptomer
Symptomerne på lichen planus varierer afhængigt af de berørte områder. Typiske symptomer er:
- Lilla, flade bump, ofte på den indre underarm, håndled eller ankel og undertiden kønsorganer
- Kløe
- Vabler, der går i stykker for at danne skorper eller skorper
- Lacy hvide pletter i munden eller på læberne eller tungen
- Smertefulde sår i munden eller vagina
- Hårtab
- Ændring i hovedbundens farve
- Negleskader eller tab
Hvornår skal du se en læge?
Se din læge, hvis der ikke forekommer små bump eller en udslætlignende tilstand på din hud uden nogen åbenbar grund, såsom en kendt allergisk reaktion eller kontakt med Poison Ivy. Se også din læge, hvis du oplever tegn eller symptomer forbundet med lichen planus i munden, kønsorganer, hovedbund eller negle.
Det er bedst at få en hurtig og nøjagtig diagnose, fordi et antal hud- og slimhindeforhold kan forårsage læsioner og ubehag.
Årsager
Lichen planus opstår, når dit immunsystem angriber celler i huden eller slimhinderne. Det er ikke klart, hvorfor dette unormale immunrespons sker. Denne sygdom er ikke smitsom.
Lichen planus kan udløses af:
- Hepatitis C-infektion
- Influenza vaccine
- Visse pigmenter, kemikalier og metaller
- Smertestillende midler såsom ibuprofen (Advil, Motrin IB) og naproxen (Aleve)
- Visse medikamenter mod hjertesygdomme, forhøjet blodtryk eller gigt
Risikofaktorer
Enhver kan udvikle lichen planus. Men denne sygdom rammer ofte middelaldrende voksne. Oral lichen planus påvirker oftest middelaldrende kvinder.
Komplikationer
Lichen planus kan være vanskelig at håndtere på vulva og i skeden, hvilket forårsager svær smerte og nogle gange efterlader ar. Seksuel dysfunktion kan blive en langsigtet komplikation. Mundtlige sår kan påvirke din evne til at spise. Den berørte hud kan forblive en smule mørkere, selv efter udslæt er forsvundet, især hos mørkhudede mennesker.
Oral lichen planus øger risikoen for oral kræft. Hvis den ikke behandles, kan lichen planus i øregangen føre til høretab.
Diagnose
Din læge stiller en diagnose af lichen planus baseret på dine symptomer, din sygehistorie, en fysisk undersøgelse og om nødvendigt resultaterne af laboratorietests. Disse tests kan omfatte:
- Biopsi. Din læge fjerner et lille stykke berørt væv til undersøgelse under et mikroskop. Vævet analyseres for at bestemme, om det har cellemønstre, der er karakteristiske for lichen planus.
- Hepatitis C test. Du kan få dit blod trukket for at teste for hepatitis C, som er en mulig udløser for lichen planus.
- Allergitest. Din læge kan henvise dig til en allergispecialist eller hudlæge for at finde ud af, om du er allergisk over for noget, der kan udløse lichen planus.
Andre tests kan være nødvendige, hvis din læge har mistanke om, at du har nogen af de mange variationer af lichen planus, såsom den type, der påvirker spiserøret, kønsorganerne, ørerne eller munden.
Behandling af lichen planus
Lichen planus på huden rydder ofte op af sig selv i måneder til år. Hvis sygdommen påvirker dine slimhinder, har den tendens til at være mere resistent over for behandling og tilbøjelig til at gentage sig. Uanset hvilken behandling du bruger, skal du besøge din læge for opfølgningsaftaler ca. en gang om året.
Medicin og andre behandlinger kan hjælpe med at lindre kløe, lette smerter og fremme heling. Terapi kan være udfordrende. Tal med din læge for at afveje de potentielle fordele mod mulige bivirkninger af behandlingen.
- Kortikosteroider
- Det første valg til behandling af lichen planus er normalt en receptpligtig kortikosteroidcreme eller -salve. Hvis det ikke hjælper, og din tilstand er alvorlig eller udbredt, kan din læge foreslå en kortikosteroidpiller eller injektion.
Almindelige bivirkninger af topiske kortikosteroider inkluderer hudirritation eller udtynding, hvor cremen påføres, og oral trøske. Kortikosteroider betragtes som sikre, når de tages som anvist og til kortvarig brug.
- Orale lægemidler mod infektioner
- Andre orale lægemidler, der anvendes i udvalgte situationer til denne tilstand, er antimalarial hydroxychloroquin (Plaquenil) og antibiotikummetronidazol (Flagyl, andre).
- Immunresponsmedicin
- Alvorlige tegn og symptomer kan kræve receptpligtig medicin, der undertrykker eller ændrer kroppens immunrespons, såsom azathioprin (Azasan, Imuran), mycophenolat (Cellcept), cyclosporin (Gengraf, Sandimmune, andre) og methotrexat (Trexall).
- Antihistaminer
- En antihistaminmedicin, der tages gennem munden, kan lindre kløen i lichen planus.
- Lysterapi
- Lysterapi (fototerapi) kan hjælpe med at rydde op på lichen planus, der påvirker huden. Den mest almindelige fototerapi til lichen planus bruger ultraviolet B (UVB) lys, der kun trænger ind i det øverste hudlag (epidermis). Lysterapi kræver normalt to til tre behandlinger om ugen i flere uger.
Denne terapi anbefales ikke til mørkhudede mennesker, der har en øget risiko for, at deres hud forbliver lidt mørkere, selv efter udslætene er ryddet op.
- Retinoider
- Hvis din tilstand ikke reagerer på kortikosteroider eller lysterapi, kan din læge ordinere en retinoid medicin, der tages gennem munden, såsom acitretin (Soriatane).
Retinoider kan forårsage fosterskader, så disse lægemidler anbefales ikke til kvinder, der er gravide eller kan blive gravide. Hvis du er gravid eller ammer, kan din læge muligvis vælge at forsinke topisk retinoidbehandling eller vælge en anden behandling.
Håndtering af udløsere
Hvis din læge har mistanke om, at din lichen planus er relateret til hepatitis C-infektion, allergier eller et lægemiddel, du tager, har du muligvis brug for anden behandling. For eksempel kan det være nødvendigt at skifte medicin eller undgå at fornærme allergener. Din læge kan henvise dig til en allergolog eller, i tilfælde af en hepatitis C-infektion, en specialist i leversygdom (hepatolog) til yderligere behandling.
Livsstil og hjemmemedicin
Selvplejemidler kan hjælpe med at reducere kløe og ubehag forårsaget af lichen planus.
- Soaking i et badekar med kolloid havregryn (Aveeno) efterfulgt af fugtighedscreme
- Anvendelse af seje kompresser
- Brug af en over-the-counter hydrocortison creme eller salve, der indeholder mindst 1 procent hydrocortison (hvis du ikke bruger en receptpligtig topisk kortikosteroid)
- Undgå at ridse eller skade din hud
For oral lichen planus er god mundhygiejne og regelmæssige tandlægebesøg vigtige. Du kan hjælpe med at reducere smerter i sår i munden ved at undgå:
- Rygning
- Drikker alkohol
- Forbruger krydret eller sur mad og drikke
Alternativ medicin
Et par små kliniske forsøg har antydet fordelen ved aloe vera gel til behandling af lichen planus i munden og vulva.
Se på metoder til alternativ medicin, der hjælper med at reducere stress, da stress kan forværre tegn og symptomer på lichen planus.
Tal med din læge, før du prøver en alternativ behandling for lichen planus. Nogle alternative lægemidler eller vitamintilskud resulterer i alvorlige bivirkninger, når de kombineres med receptpligtig medicin.
Går til en læge
Du kan blive henvist til en læge, der er specialiseret i hudsygdomme (hudlæge).
Her er nogle oplysninger, der hjælper dig med at gøre dig klar til din aftale med din læge.
Hvad du kan gøre
Lav en liste over inden din aftale:
- Symptomer, du har haft, og hvor længe
- Al medicin, vitaminer og kosttilskud, du tager, inklusive doserne
- Spørgsmål til din læge
For lichen planus inkluderer nogle grundlæggende spørgsmål, du kan stille din læge:
- Hvad er den mest sandsynlige årsag til mine symptomer?
- Er der andre mulige årsager?
- Har jeg brug for test?
- Hvor længe vil disse hudændringer vare?
- Hvilke behandlinger er tilgængelige, og hvilke anbefaler du?
- Hvilke bivirkninger kan jeg forvente af behandlingen?
- Jeg har disse andre sundhedsmæssige forhold. Hvordan kan jeg bedst styre dem sammen?
- Er der nogen begrænsninger, som jeg skal følge?
- Skal jeg se en specialist?
- Er der et generisk alternativ til den medicin, du ordinerer?
Hvad din læge kan spørge
- Hvor på din krop har du fundet læsionerne?
- Er de berørte områder kløende, smertefulde eller ubehagelige?
- Hvordan vil du beskrive sværhedsgraden af smerter eller ubehag – mild, moderat eller svær?
- Har du for nylig startet nye lægemidler?
- Har du for nylig haft vaccinationer?
- Har du nogen allergier?
.
















Discussion about this post